
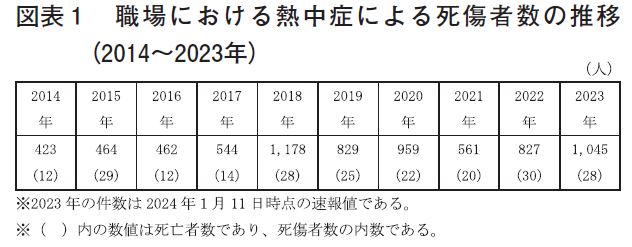
職場の熱中症対策「クールワークキャンペーン」が今年も始まった。昨年の熱中症による職場における死傷者(死亡及び休業4日以上の業務上疾病者)数は1,045名と2018年以来の高発生数となったが、死亡者数は昨年よりも2名少なく28名であった。【図表1】
一方、地球の温暖化―最近では「地球沸騰化」とも言われるらしいが―国立研究開発法人国立環境研究所からの情報によれば、最善の策をとっても今より気温が下降することはないことが予測されている。【図表2】
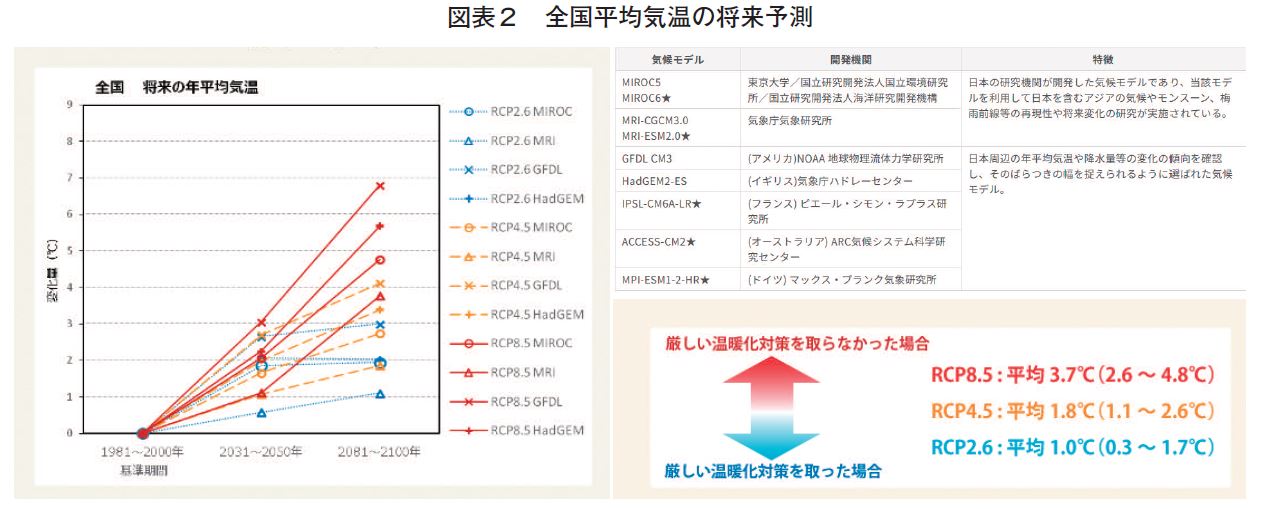
つまり、私たちを取り巻く環境は、徐々に、そして何ら対策を立てなければ、さらに加速して気温が上昇することが確実なのである。つまり、「現在の気温が高いために」熱中症対策を行うというよりも、今後は暑熱環境に対して、職務を含む生活環境適応体制を継続して作り上げていくことが「生きていく」ための必須事項である、ということが示されている。その上、社会インフラ整備事業の1つとして特に重要な建設業においては、夏季の高所作業などで、熱中症が墜落・転落災害の発生リスクにつながる恐れがあり、2次災害となる可能性がある。
今回は、熱さに対する対策は避けられない課題であることを共通認識として、建設業の現場を中心に熱中症について述べる。尚、令和5年4月に気候変動適応法及び独立行政法人環境再生保全機構法の一部を改正する法律が可決成立し、熱中症対策実行計画の法定計画への格上げ、熱中症警戒情報の法定化及び熱中症特別警戒情報の創設、市町村長による指定暑熱避難施設(クーリングシェルター)及び熱中症対策普及団体の指定の制度等が措置されたこと、本年も厚生労働省から熱中症クールワークキャンペーンが2月27日に定められ5月1日から9月30日まで実施されるので各々ガイドラインを参照願いたい。
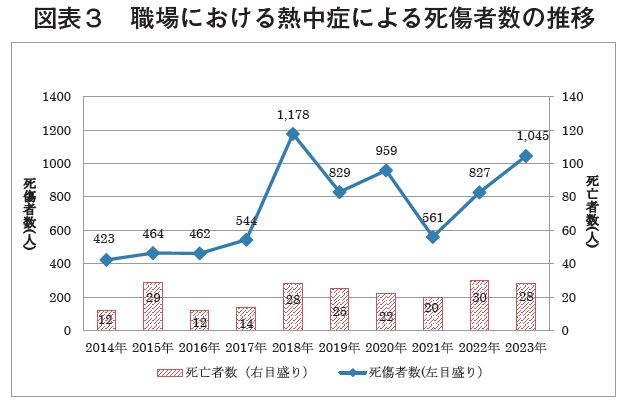
昨年2023年は、5年ぶりの発症1,000名越えで、但し死者は2022年に比して若干少ない状況で罹患者の増加に比例してはいない状況であり、熱中症発症時の初動対応が職場に浸透している、または熱中症発見が初期段階で把握できていること等が予測される。【図表3】
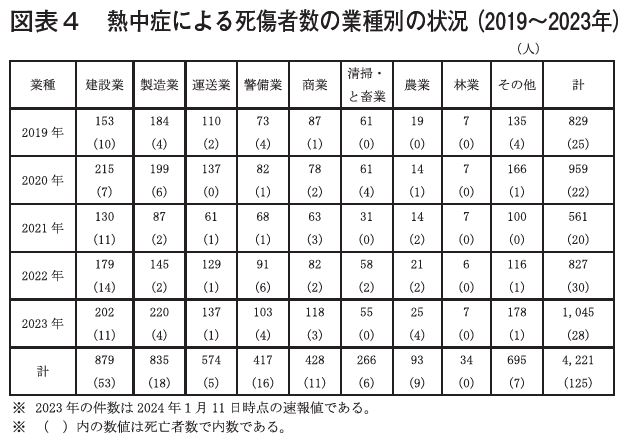
業種別熱中症死傷者数の推移では、建設業が近年いずれの年も最多で、特に死亡総数の約4割は常に建設業で発生していると考えてもあながち間違いではない。【図表4】
では職域での月別の熱中症発生者数はどうか。
厚生労働省の資料から、2019年から2023年までの5年間では、8月が全体の50.6%を占め、続いて7月が28.7%で、7・8月で合計79.3%を占め、死者数も7・8月が全死者数の82.4%となり作業環境及び作業改善は特に注意が必要なことがわかる。一方で2022年は6月時点ですでに、184件の熱中症の発生がみられ、気候変動も鑑みて、5月から熱中症対策を企画・実施することが適切と考える。
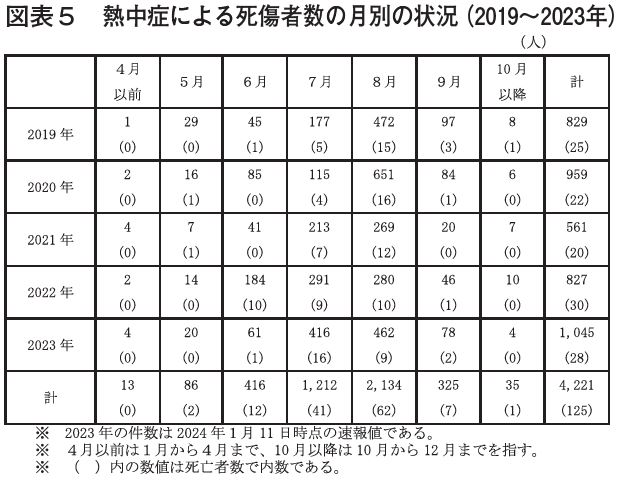
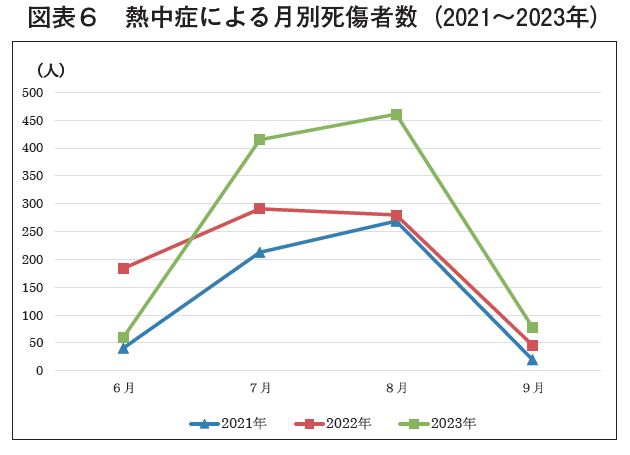
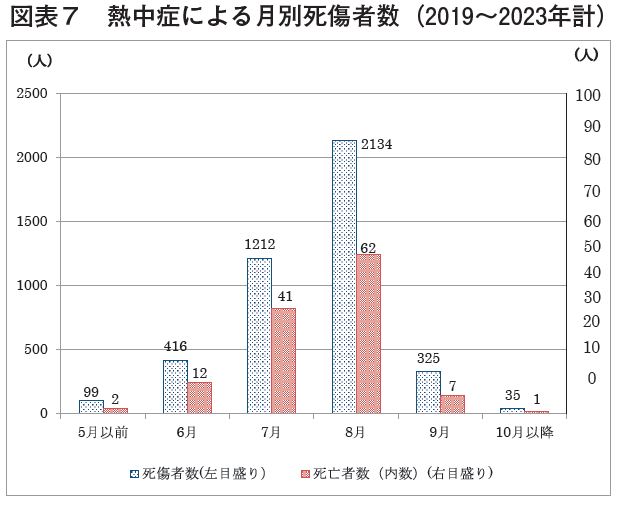
しかしながら、梅雨の季節直後に高温下にさらされることになる日本の気候の特徴は5月から熱順化を試みた状況を後戻りさせることもあり、梅雨明けの作業に関する暑熱作業の作業管理―特に作業継続時間と作業時間帯―に十分留意する必要がある。【図表5~7】
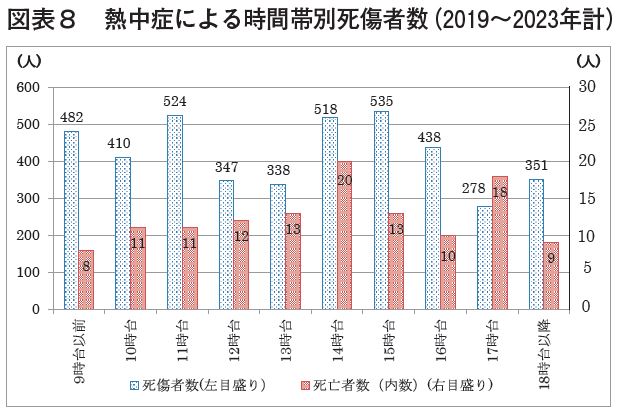
次に熱中症が発生する時間帯であるが、後述の棒グラフから14時台を中心に死者数も増えているが、17時台に再度死者数が増え、さらに朝9時台以前でも死傷者及び死者も発生していることに留意が必要である。夜間・早朝の業務でも熱中症対策を怠らないこと、起床時の脱水状況の改善や日中の業務終了後の水分補給や業務中に熱中症をおこした作業員へのアフターフォロー対策(終業時の健康状態の確認・水分摂取、帰宅後体調が悪くなった場合の対応(職場の上司又は衛生担当者への相談連絡先や救急車を呼ぶべきレベルの教示などを示すこと。)なども重要である。【図表8】
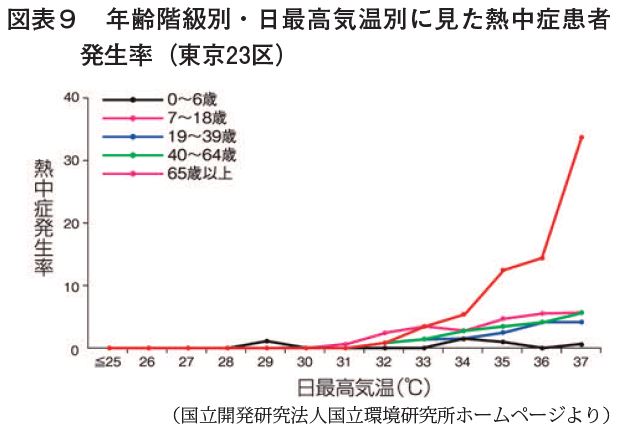
熱中症発症と年代について触れるが、東京都を1例とする【図表9】のグラフを参照願いたい。
気温が高くなると熱中症は発生しやすくなるが、特に65歳以上の高齢者では気温上昇につれて発症数が急増するため、高齢者への熱中症情報の伝達や居住及び職場の作業環境への配慮が求められる。また非労作性の熱中症では、徐々に水分が不足していくため、屋内の事務作業でも特に高齢者への対策をとる必要がある。
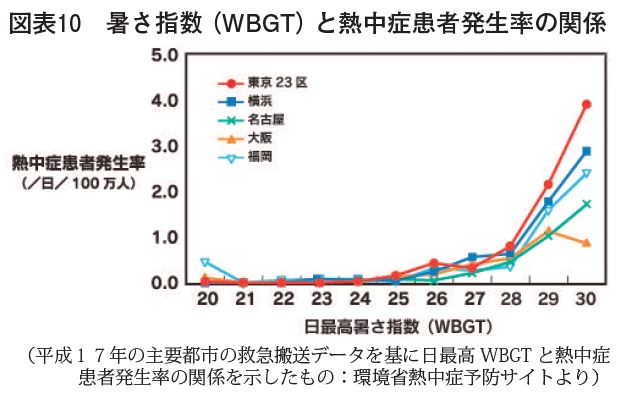
また、厚生労働省が熱中症対策で重要視しているW B G T( 湿球黒球温度:Wet Bulb GlobeTemperature:日射・輻射熱と湿度より算出)と熱中症の発症の関係はどうだろうか。日本生気象学会によれば、WBGTが31度を超えるとすべての生活活動で熱中症が起こる危険性があるとのことであり、WBGTが28度を超えた時点で各都市で急に熱中症が増加してくることがわかっている。【図表10】
今後の熱中症発症に関して、環境省は、年平均気温の高低よりも、日々の気温・湿度に熱中症発症は大きく影響を受けるため、毎日の気候を客観的に捉え、現場対策をとることが重要と述べている。
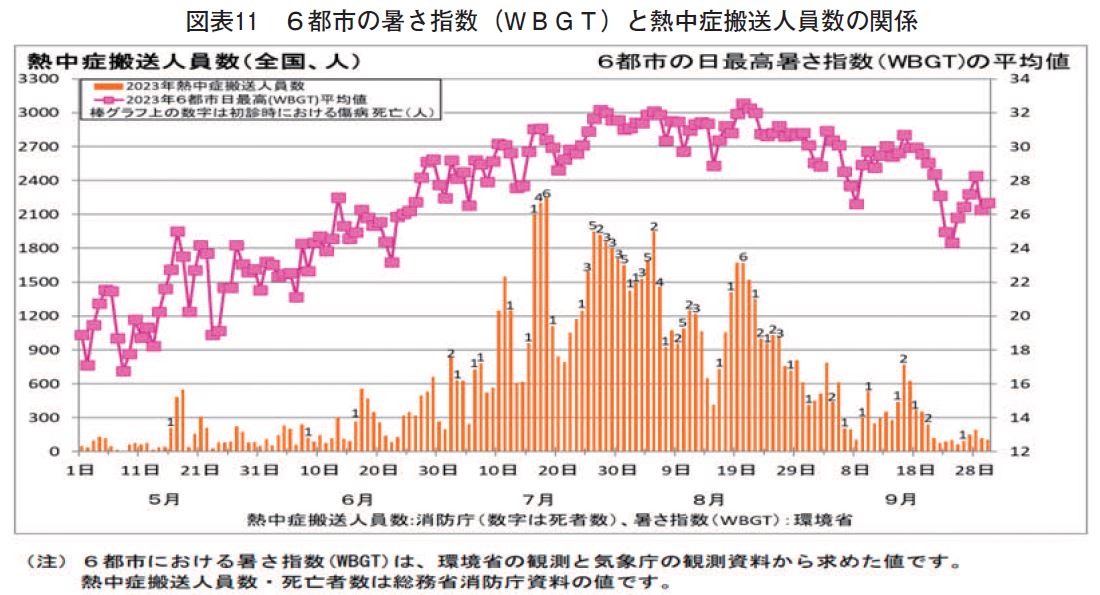
【図表11】は、環境省が発表した令和5年の熱中症により搬送された6都市(東京都、大阪市、名古屋市、新潟市、広島市、福岡市)の5月から9月までの搬送人員数である。実際にWBGT値が28度を超え高値になると急激に上がっていることがわかるが、一方で環境整備はもとより、暑熱順化も関与し7月中旬以降は漸減の様子を見せている。このデータからも、熱中症対策として、湿度も鑑みたWBGT値を活用した対策の重要性が理解できる。
実際の令和5年の職域での熱中症事故事例を厚生労働省の資料から見てみよう。説明を引用すると「死亡災害全体の概要として、総数は28件で、被災者はすべて男性であった。発症時・緊急時の措置の確認・周知していたことを確認できなかった事例が25件あった。暑さ指数(WBGT)の把握を確認できなかった事例が24件あった。熱中症予防のための労働衛生教育の実施を確認できなかった事例が18件あった。糖尿病、高血圧症など熱中症の発症に影響を及ぼすおそれのある疾病や所見を有している事が明らかな事例は10件あった。」とのことである。例年死亡事故の大半はWBGT測定または推定数値の活用を行っていないのが実際である。また、一人での作業環境が熱中 症発症後の発見の遅れにつながり死亡事故となっている。本年こそは、特に屋外の業務に関しては、必ずWBGTの活用や環境省からの特別警戒情報の事前確認を行って日々の作業の段取りを修正しながら取り組んでいただき、労働者の作業中の状況を常に何かしらの形で監視できる体制が求められる。
以上、熱中症の現状を理解していただいた上で、次節では熱中症の機序について述べる。
①熱中症発症機序
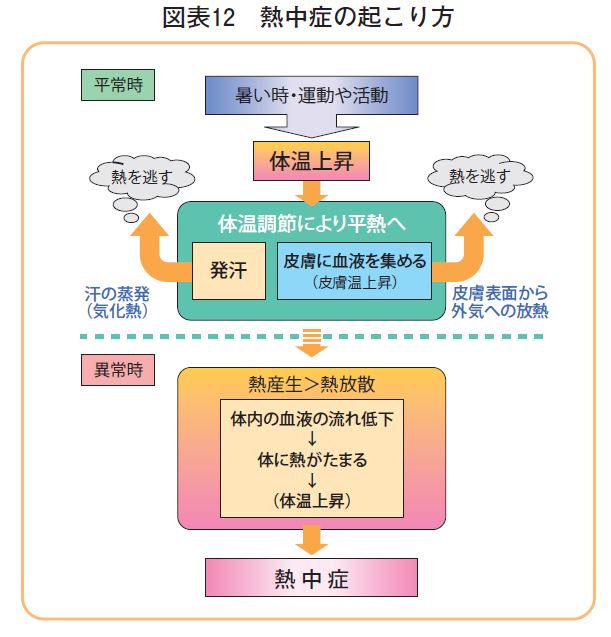
【図表12】は環境省熱中症環境保健マニュアル2022からの引用である。暑い時、皮膚の静脈は拡張し体表面に血管を浮き出させて直接外気に熱を放散し、発汗による気化熱で体温を下げている。しかし、外気温が高くなると熱が逃げにくく、さらに多湿で風が弱い輻射熱がある環境では熱放散や汗の蒸発は不十分で熱中症は発症しやすくなる。熱中症の発症には、A.体調、B.性別、C.年齢、D.暑熱順化の状況、E.持病の有無、F.食事や睡眠等の当日の健康状態といった体の状態と、作業環境(気温、湿度、輻射熱、気流など)、作業内容(活動強度、持続時間、休憩など)の条件が複雑に関係する。
先に述べたWBGTは、日本の夏場の平均的な温度状況で、気温30度以上でWBGTはほぼ28度を超え厳重警戒、気温35度以上でWBGTはほぼ30度を超え危険域に入ることを記憶しておいてほしい。これらのWBGT値は、健康状態に関わらず、作業を一旦中断し休憩する、または気温が下がってから作業を再開すべきということを示している。尚、WBGT測定に関しては作業場の数か所で測定すること、測定に際してはJIS B7922準拠のWBGT測定器を用いることが基本で、正確な測定が重要である。
②個別の身体状況への留意点
熱中症はだれにでも起こるが、肥満・精神疾患を含む持病のある人・過労・睡眠不足の場合、また作業に不慣れな新規作業者や高齢者、熱順化が未済または作業が中断し4日以上、暑熱にさらされていない場合は熱中症が起こりやすいと考えてほしい。熱中症診療ガイドラインによれば、労作性(作業関連性)熱中症には危険因子として男性・短い雇用期間が挙げられるとのことである。
③熱中症らしき状況が起きてしまったら
前述の労作性熱中症は、疫学研究において、およそ健康人が短時間で発症するため診断も比較的容易で治療への反応も良く重症例は少ないとのことである。一方、非労作性熱中症は日常生活の中で徐々に進行し、周囲の人には気づかれにくく対応が遅れる危険性がある。屋内で発症する熱中症は、高齢女性が危険因子で独居・精神疾患・認知症・糖尿病・高血圧の場合は重症化しやすいとのことであり事務作業者、特に高齢者への配慮が求められる。実際に日本全国で熱中症で亡くなる人の80%は65歳以上の高齢者であり、働く人と共に生きる家人にも、配慮を求めたい。
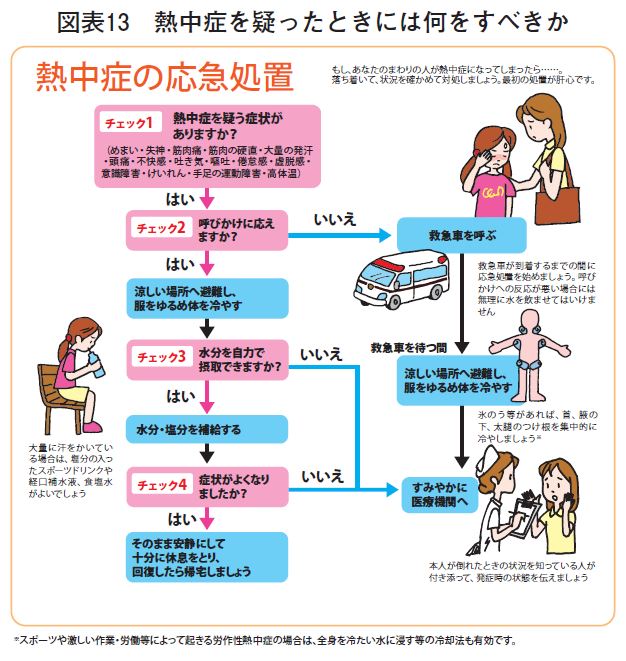
尚、熱中症の診断基準は日本救急医学会熱中症分類に述べられているが、現場ですぐに役に立つチャート表を掲載しておく。
【図表13】は、熱中症の応急措置として、日本救急医会誌に掲載された資料であるが、CHECK3の部分、「水分を自力で摂取できるか」という問いが特に重要で、摂取できるという意味は、飲み下せるかということである。摂取した水分を吐き出した場合は「否」となり、この場合は意識があっても医療機関への搬送を行うことが必要であると東京消防庁の救急救命研修において、また日本救急医会にも述べられている。
また熱中症の診断には、COVID-19(新型コロナウイルス感染症)やインフルエンザ・溶連菌などによる発熱、さらには脳卒中の場合も鑑別が必要である。COVID-19やインフルエンザ等による熱発は、そもそも体調がすでにすぐれないし、咳や鼻水などの症状が出る場合も多く比較的鑑別が可能で病院にて検査を行えば感染は明白でありその後の治療法も明快である。
一方、脳卒中は、めまい・立ち眩み・吐き気などの症状は熱中症と同様である。脳卒中のうち、脳梗塞は、夏場発汗などで水分を失い血液がドロドロになった場合に血栓ができやすくなることが考えられ、実際に夏場に罹患者が増えるという報告もあるので気を付けたい。国立研究開発法人国立循環器病研究センター・日本脳卒中協会の記事にもあるが、以下5点の観察を行いたい。
Ⅰ 片方の手足・顔半分の麻痺(基本的に額は含まない)・しびれが起こる。
手足のみ、または顔のみの場合もあります。
Ⅱ 呂律が回らない、言葉がでない、他人の言うことが理解できない。
Ⅲ 力はあるのに、立てない、歩けない、フラフラする(体のバランスが取れない)。
Ⅳ 片方の目が見えない、物が二つに見える、視野の半分が欠ける、片方の目にカーテンがかかったように、突然一時的に見えなくなる。
Ⅴ 経験したことのない激しい頭痛がする。
これら症状のうち、1つだけの症状が出現する場合、いくつかの症状が重なる場合があり、重症な場合には意識が無くなることもある。この場合は、一刻も早く専門医を受診する必要がある。
冒頭に述べたように、熱中症対策は事業規模に関わらず、決して避けては通れないものとなった。そこで、事業継続のため毎年の費用として熱中症対策費用を必須の安全衛生リスク管理対策として毎年予算化する必要がある。是非熱中症対策に資する現場管理費の補正額算出サイトを活用して自社にあった対策が実施できるよう、当たり前の予算化を行ってほしい。
また、作業場の対策事例としては、建設業労働災害防止協会のホームページからICT を活用した熱中症対策事例、(熱中症対策について|各種労働災害防止運動の展開|建災防)、厚生労働省から具体的な対策事例をまとめた資料「2021年建設業における熱中症予防対策事例」が出ており現場に役に立つので以下に紹介する。また国土交通省からも事例をまとめた「建設現場における熱中症対策事例集」が公表されている。
作業場の事例では、遮光ネット、作業場用大型扇風機、散水、大型ミストファン、移動式冷房ハウスなどが導入されており、個人レベルでは、冷却服・空調服などが取り入れられ、数年前と比して至便となっているようである。
水分摂取に関しては、電解質を含む水分の摂取を、飲料からだけでなく食物などから摂取していくことも重要である。厚生労働省から、5年ごとに健康報告されている「日本人の食事摂取基準」には、直近に報告された2020年度版においてはじめて「水」に関して参考資料として掲載されている。
人体の構成要素として、水は単独では最大であり、体重のほぼ60%を占める。水は、血液の構成要素であり、細胞レベルでは体内の化学反応の場を提供し、体温調整はもとより、栄養素の輸送及び老廃物の排泄のための溶媒として機能している。人は、水を摂取し、また呼吸・皮膚からの蒸散・排尿排便という形で排泄をし、この両者で均衡を保っている。
1日の水分摂取は、水分量が多い「米」や「麺類」を多くとることで1日に必要な水分のうち51%(1,130g/日)を食物から摂取しており、飲み物由来が49%(1,100g/日)との報告がされている。季節により差はあれ、概ね2,135~2,331g/日が通常の水分摂取量といわれており、ほぼ1日の排尿量に近い。熱中症にならないためには、飲料からの補給もさながら、食事からの水分摂取も重要であり自然な形で水分を摂取できる食事をきちんととることを励行したい。
尚、最も個人が実施できる簡便な自身の脱水状態の指標は、排尿時の尿の色を見ることである。各現場で尿色調を張り出して確認をできるように対策はとられているが、実際にトイレの中に個別に色調票を張り出し、使い捨ての安価なコップに尿を少量とって自身の目で毎回比較するとよい。この検査法は簡単だが、確実な確認方法であるし、自身の健康を自身で守っていくこと(ヘルスリテラシーの向上)が、日本人にとって本来何より重要な姿勢でもある。
諸外国と比し、簡便に高度の医療サービスを受けられるため、自身の健康を医者任せにして安心できる日本であるからこそ、逆に自身の健康を自身で守る姿勢が早期対策には重要である。尚、尿色調比較した後問題があれば所属長に休憩と水分摂取を相談するなど自身で行動を起こすことは必須である。
熱中症対策は文中に述べた事例も含め様々な対策や医学情報の情報提供が厚生労働省・国土交通省・環境省を始め各種関係団体や学会から豊富に公表されている。今回は、あまり目にすることがないが重要な事項を記述するように心がけたので興味深くお読みいただければ幸いである。
さて、5月から開始した熱順化は梅雨をはさんでしまい、地域によっては十分に効果が出ない可能性がある状況で、7月の猛暑に入りいきなり炎天下での作業を行う場合もあるはずだが、その場合は作業時間の短縮や作業時間の移動(早朝または夕刻に行う等)、WBGTを活用した客観的指標の中で作業を管理することを忘れてはならない。そして繰り返しになるが、職場環境は組織が作り上げることは大前提として、各個人が「自身の健康は自身で守る姿勢」が基本的に重要である。早朝や業務終了時、就寝前のコップ1杯の水分摂取もお勧めしたい。作業後の飲酒はさらに水分を体外に排出してしまうことを理解し更なる水分摂取を心掛けることをお願いしたい。
尚、一般社団法人日本労働衛生コンサルタント会および東京支部では、職場内での労働安全衛生に関する診断やアドバイスを行っている。各職場の事情を鑑みてできることから実行する最適な労働環境づくりを提案するために、現場に習熟した各種専門家が在籍している。熱中症対策に限らず、高齢労働環境対策や化学物質管理、メンタルヘルス対策など、職場の課題があれば、まずはお気軽にご相談(当初の電話相談は無料)いただき、日本の職場の安全衛生を皆様と共に作り上げていくことを願う。
参考文献(図表)
図表1、3~8:厚生労働省2024年1月11日速報値
図表2、9、10:国立研究開発法人国立環境研究所
図表11:環境省、気象庁、消防庁
図表12、13:環境省熱中症環境保健マニュアル2022
